La Central Sindical Independiente y de Funcionarios (CSIF), sindicato más representativo en las administraciones públicas, ha denunciado que, cinco años después de la pandemia, el Gobierno sigue sin reconocer el Covid persistente como enfermedad profesional para el personal de la sanidad, a pesar de la alta incidencia de contagios y que muchos de ellos todavía sufren graves secuelas que les impiden o dificultan realizar su trabajo con normalidad.
Además del reconocimiento oficial del covid persistente como enfermedad profesional -cabe recordar que el Gobierno tan sólo lo limitó exclusivamente a los contagios sufridos hasta junio de 2023-, CSIF también exige la protocolización homogénea del diagnóstico y tratamiento en todas las comunidades autónomas; la implementación de unidades especializadas en todos los sistemas de salud autonómicos (actualmente solo Cataluña, Extremadura, Aragón y Asturias cuentan con ello); la revisión de los criterios para la concesión de incapacidades laborales; programas de formación y sensibilización dirigidos a los profesionales sanitarios, y ayudas económicas para abordar los tratamientos necesarios (medicación, rehabilitación, etc).
CSIF ha señalado que, según datos de la Organización Mundial de la Salud (OMS) para España, actualmente hay entre 1 y dos millones de trabajadores que sufren covid persistente.
Por último, ha apuntado que "los trabajadores que han conseguido el reconocimiento de enfermedad profesional ha sido vía sentencia judicial ganada por CSIF. En concreto, en mayo de 2021 conseguimos la primera sentencia en España por la que se reconocía la enfermedad profesional a un auxiliar administrativo de la sanidad de Castilla-La Mancha".
Los síntomas de la COVID persistente pueden mantenerse hasta dos años después de la infección por COVID-19
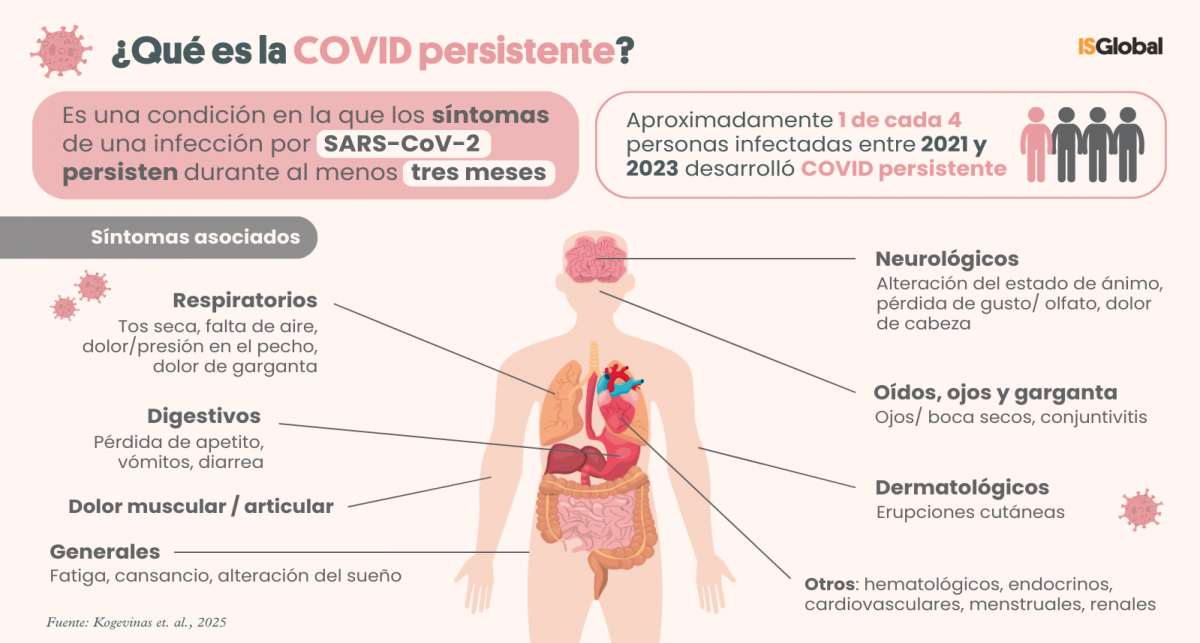
El 23% de las personas infectadas con SARS-CoV-2 entre 2021 y 2023 desarrollaron COVID persistente, y en más de la mitad de ellas los síntomas duraron hasta dos años. Estas son las principales conclusiones de un estudio realizado por ISGlobal, centro impulsado por la Fundación ”la Caixa”, en colaboración con el Instituto de Investigación Germans Trias i Pujol (IGTP), como parte del proyecto europeo END-VOC. El riesgo de desarrollar COVID persistente depende de múltiples factores, según los resultados publicados en BMC Medicine.
Tras superar una infección inicial por SARS-CoV-2, algunas personas desarrollan COVID persistente. Se manifiesta con síntomas que persisten durante al menos tres meses, incluyendo síntomas respiratorios, neurológicos, digestivos o generales, como fatiga y agotamiento. La mayoría de los estudios sobre COVID persistente se han realizado en un contexto clínico, lo que puede no reflejar completamente su impacto en la población general.
“Un estudio de cohorte basado en la población nos permitió estimar mejor la magnitud del COVID persistente e identificar factores de riesgo y protección”, explica Manolis Kogevinas, investigador de ISGlobal y autor principal del estudio. El estudio siguió a 2.764 adultos de la cohorte COVICAT, basada en la población y diseñada para caracterizar el impacto de la pandemia en la salud de la población de Cataluña. Los participantes completaron tres cuestionarios — en 2020, 2021 y 2023 — y proporcionaron muestras de sangre e historiales médicos.
Factores de riesgo y prevención
“Ser mujer, haber tenido una infección grave de COVID-19 y presentar una enfermedad crónica previa, como asma, son claros factores de riesgo”, afirma Marianna Karachaliou, coautora del estudio e investigadora en ISGlobal. “Además, observamos que las personas con obesidad y niveles elevados de anticuerpos IgG antes de la vacunación, eran más susceptibles a desarrollar COVID persistente”, añade. Este último factor podría reflejar una hiperactivación del sistema inmunitario tras la infección inicial, lo que en algunos casos podría contribuir a la persistencia de los síntomas a largo plazo.
El análisis también identificó factores de protección que podrían reducir el riesgo de desarrollar la afección. Estos incluyen la vacunación antes de la infección y llevar un estilo de vida saludable, es decir, actividad física regular y un patrón de sueño adecuado. Además, el riesgo fue menor en personas que se infectaron después de que la variante Ómicron se volviera dominante. Esto podría explicarse por la tendencia de las infecciones a ser más leves o por una mayor inmunidad general al COVID-19.
Tres subtipos de COVID persistente
Basándose en los síntomas reportados por los participantes y sus historiales médicos, los investigadores identificaron tres subtipos clínicos de COVID persistente. Se clasificaron según si los síntomas eran neurológicos y musculoesqueléticos, respiratorios, o graves e involucraban a múltiples órganos. Además, los investigadores determinaron que el 56% de las personas con COVID persistente seguían presentando síntomas dos años después.
“Nuestros resultados muestran que un porcentaje significativo de la población presenta COVID persistente, en algunos casos afectando su calidad de vida”, afirma Judith Garcia-Aymerich, investigadora de ISGlobal y última autora del estudio. “Establecer colaboraciones con otros países será clave para entender si estos hallazgos pueden extrapolarse a otras poblaciones”, concluye.
“En el quinto aniversario del COVID-19, se han logrado avances significativos en la comprensión de la enfermedad. Sin embargo, como muestra este estudio, el impacto de la pandemia en la salud mental, el trabajo y la calidad de vida sigue siendo profundo. Aunque esta investigación representa un avance, aún queda mucho por hacer para comprender completamente esta enfermedad invisible”, afirma Rafael de Cid, director científico de GCAT en IGTP. “La cohorte COVICAT ha sido fundamental para el avance de la investigación, y debemos reconocer la inestimable contribución de los voluntarios y del equipo del Banco de Sangre y Tejidos, especialmente durante los momentos difíciles de 2020”, añade.